2.
Fyziologické EKG
3.
EKG obraz základních patologií
4.
Poruchy srdečního rytmu - bradyarytmie
5.
Poruchy srdečního rytmu - tachyarytmie
6.
EKG u infarktu myokardu
7.
Kardiomyopatie, myokarditidy
8.
Pravostranné přetížení srdce
9.
Vrozené arytmické syndromy
10.
Ostatní (Iontové dysbalance, hypotermie a další)
11.
Kardiostimulace
Dříve známá jako Arytmogenní kardiomyopatie pravé komory nebo Arytmogenní dysplázie pravé komory
Úvod
- Jedná se o geneticky podmíněné postižení srdce, kdy je postižená hlavně pravá komora. Ne zcela vyjímečně dochází také k postižení levé komory srdeční, proto došlo ke změně názvu tak, aby reflektovala aktuální poznatky.
- Základním patologickým procesem je náhrada myokardu vazivovou a tukovou tkání, kdy se vytváří vazivově-tuková jizva.
- Nejčastěji se vyskytuje v tzv. “trojúhelníku dysplázie,” který je tvořen vtokovým traktem, výtokovým traktem a apexem pravé komory. Vzniká v důsledku postupně progredujícího zánětlivého procesu, který je akcelerován fyzickou zátěží.
- Pacienta ohrožuje zejména vznikem komorových arytmií. Postupně může vyústit až v selhání pravé, levé, nebo obou komor.
- Ve většině případů je způsobená mutacemi genů kódujících desmosomální proteiny (plakoglobin, desmoplakin, plakophilin-2, desmoglein-2, desmocollin-2).
- V klinickém obraze se mohou objevit palpitace nebo námahou indukovaná synkopa, typicky u mladých lidí.
- Pro diagnózu je důležitá kombinace rodinné anamnézy, klinického obrazu, EKG (včetně signálově zprůměrované elektrokardiografie), echokardiografie, MRI, ventrikulografie pravé komory a endomyokardiální biopsie.
EKG obraz
Diagnostická kritéria se řadí do dvou kategorií (hlavní - tučně a vedlejší; uvedená kritéria jsou zjednodušená)
Abnormální repolarizace, depolarizace nebo vedení
Inverze vln T v pravostranných hrudních svodech (V1, V2 a V3), nebo i jinde u pacientů > 14 let (bez kompletního bloku pravého Tawarova raménka - RBBB)
- Inverze vln T ve svodech V1, a V2 u pacientů >14 let (bez RBBB) nebo ve svodech V4, V5 a V6.
- Inverze vln T ve svodech V1, V2, V3 a V4 u pacientů > 14 let s přítomným kompletním RBBB
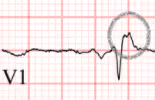
- Přítomnost vlny epsilon (nízkovoltážní signál mezi koncem QRS komplexu a začátkem vlny T) v pravých hrudních svodech (V1-V3) (Obrázek 1)
- Pozdní potenciály na signálově zprůměrovaném EKG
Arytmie
- nesetrvalá nebo setrvalá komorová tachykardie s morfologií LBBB s osou QRS komplexu směřující nahoru (negativní QRS komplex ve svodech II, III aVF a pozitivní ve svodu aVL)
- nesetrvalá nebo setrvalá komorová tachykardie konfigurace výtokového traktu pravé komory s osou směřující dolů (pozitivní QRS ve svodech II, III aVF a negativní ve svodu aVL nebo s neznámou osou QRS).
- >500 komorových extrasystol/24 hodin (Holter EKG)
Obr. 1: Vlna epsilon
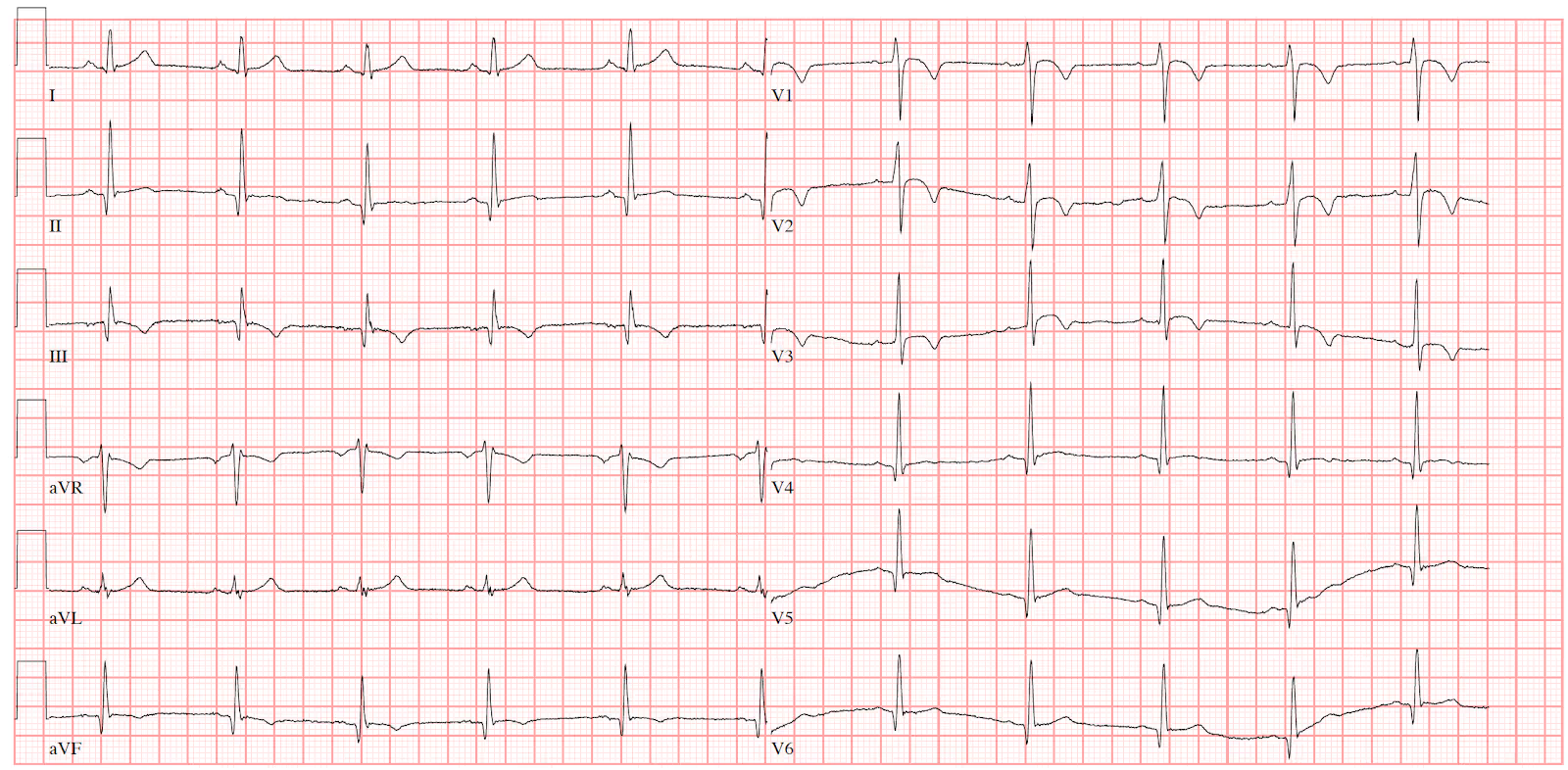
EKG 1: Inverze vln T ve svodech V1-V3 u pacienta s arytmogenní kardiomyopatií
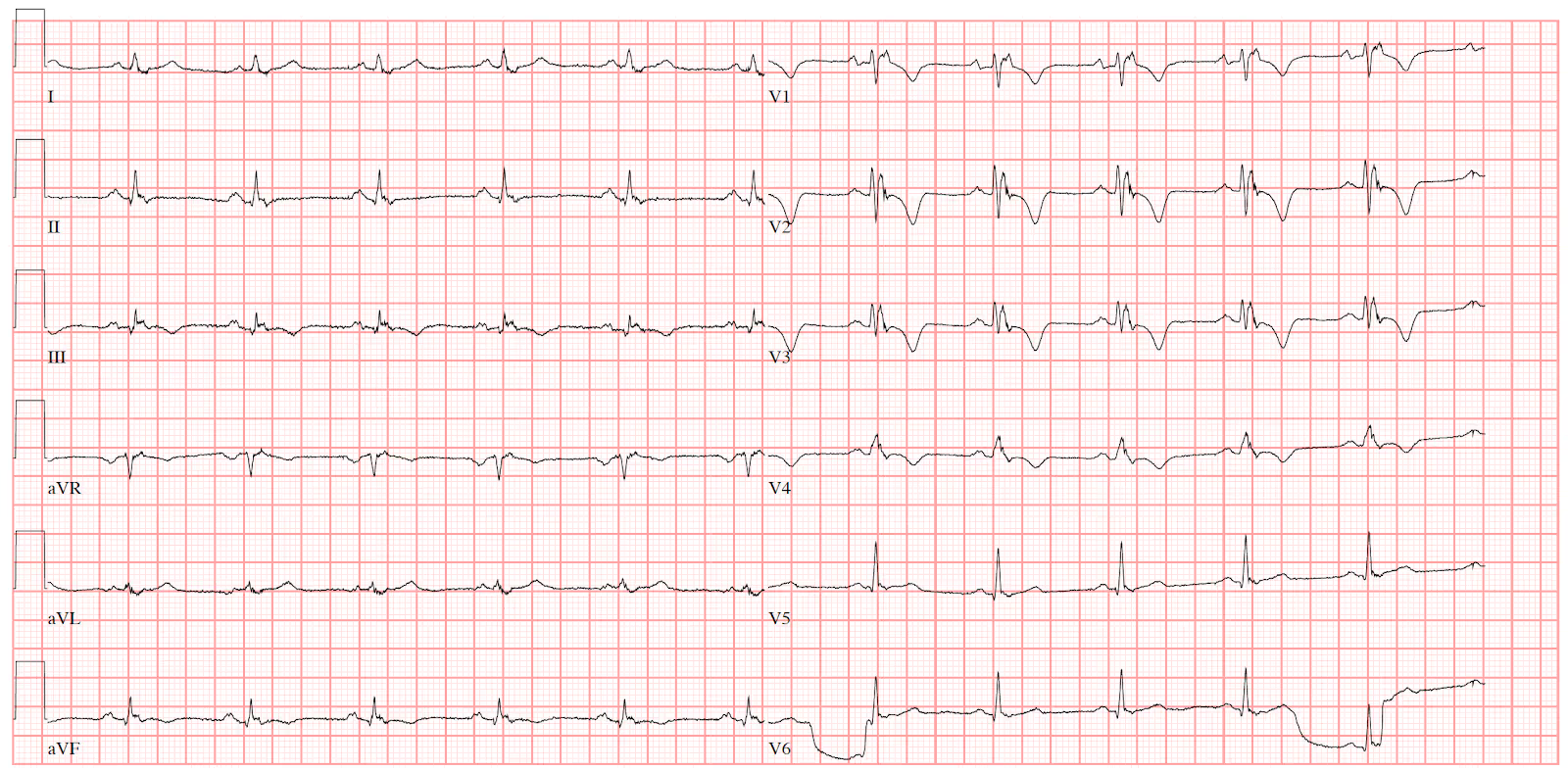
EKG 2: Epsilon vlna je nejlépe vidět ve svodu V1, ale je přítomná i ve svodu V2 a V3, inverze vln T ve svodech V1-V4
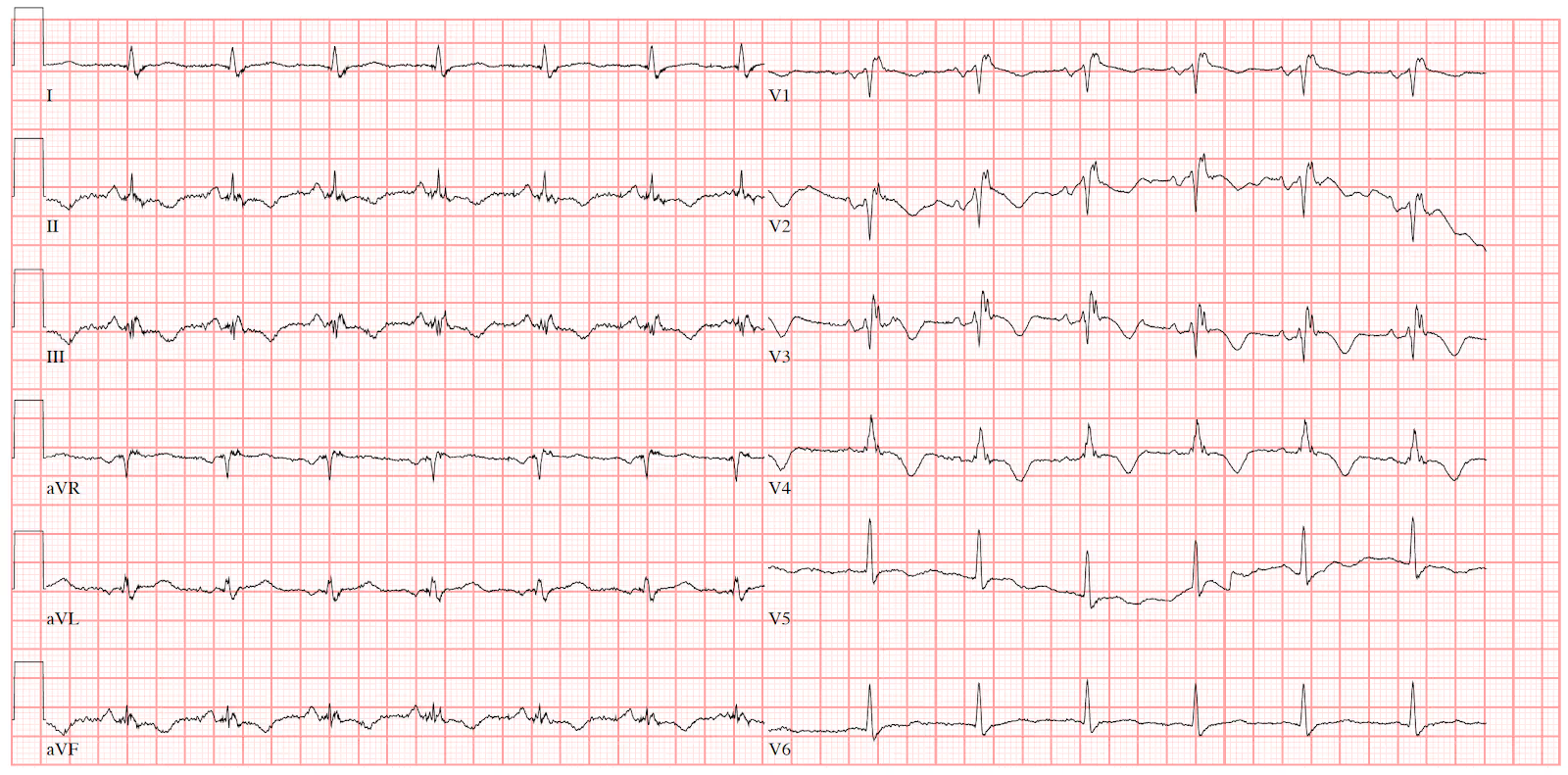
EKG 3: Epsilon vlny ve svodech V1-V3, inverze vln T ve svodech V1-V4
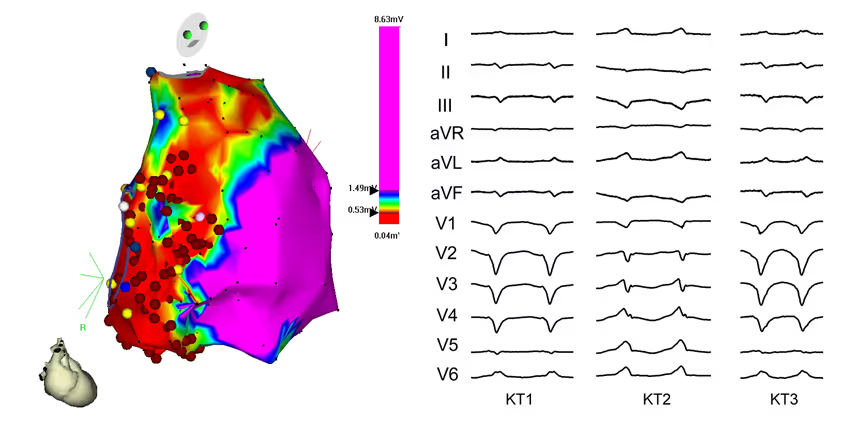
Obr. 2: Obrázek z mapovacího systému Carto 3D, který zobrazuje rozsáhlou jizvu (oblast se slabým signálem) na boční stěně pravé komory (od trikuspidálního anulu až do výtokového traktu pravé komory). Během elektrofyziologického vyšetření byly vyvolány 3 komorové tachykardie (KT1, KT2, KT3).
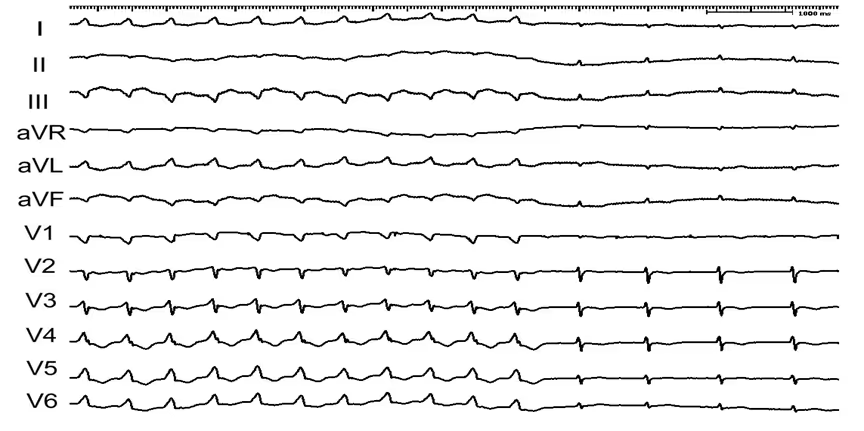
Obr. 3 Mid diastolické potenciály v průběhu komorové tachykardie (označené šipkami)

Obr. 4: Ukončení arytmie v průběhu ablace
Terapie v kostce
- Kauzální terapie zatím neexistuje - hlavním cílem je částečně zmírnit symptomy a riziko náhlé srdeční smrti, ale progresi onemocnění zatím zabránit nedokážeme.
- Důležitým režimovým opatřením je zákaz intenzivního sportu.
- Farmakoterapie zahrnuje betablokátory a pro pacienty s arytmiemi kombinaci betablokátorů a amiodaronu/sotalolu.
- Pacienti se setrvalou monomorfní komorovou tachykardií jsou indikování ke katetrizační ablaci s endokardiálním nebo epikardiálním přístupem, případně jejich kombinací
- Pacienti, u kterých se vyskytla fibrilace komor nebo setrvalá komorová tachykardie pravděpodobně profitují z implantace ICD.
Zdroje
- Jarcho, John A., Domenico Corrado, Mark S. Link, and Hugh Calkins. 2017. “Arrhythmogenic Right Ventricular Cardiomyopathy”. New England Journal Of Medicine 376 (1): 61-72. https://doi.org/10.1056/NEJMra1509267.
- Marcus FI, McKenna WJ, Sherrill D, Basso C, Bauce B, Bluemke DA, Calkins H, Corrado D, Cox MG, Daubert JP, Fontaine G, Gear K, Hauer R, Nava A, Picard MH, Protonotarios N, Saffitz JE, Sanborn DM, Steinberg JS, Tandri H, Thiene G, Towbin JA, Tsatsopoulou A, Wichter T, Zareba W. Diagnosis of arrhythmogenic right ventricular cardiomyopathy/dysplasia: proposed modification of the task force criteria. Circulation. 2010 Apr 6;121(13):1533-41. doi: 10.1161/CIRCULATIONAHA.108.840827. Epub 2010 Feb 19. PMID: 20172911; PMCID: PMC2860804.
- Priori SG, Blomström-Lundqvist C, Mazzanti A, Blom N, Borggrefe M, Camm J, Elliott PM, Fitzsimons D, Hatala R, Hindricks G, Kirchhof P, Kjeldsen K, Kuck KH, Hernandez-Madrid A, Nikolaou N, Norekvål TM, Spaulding C, Van Veldhuisen DJ; ESC Scientific Document Group. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Eur Heart J. 2015 Nov 1;36(41):2793-2867. doi: 10.1093/eurheartj/ehv316. Epub 2015 Aug 29. PMID: 26320108.
.jpg)
Dříve známá jako Arytmogenní kardiomyopatie pravé komory nebo Arytmogenní dysplázie pravé komory
Úvod
- Jedná se o geneticky podmíněné postižení srdce, kdy je postižená hlavně pravá komora. Ne zcela vyjímečně dochází také k postižení levé komory srdeční, proto došlo ke změně názvu tak, aby reflektovala aktuální poznatky.
- Základním patologickým procesem je náhrada myokardu vazivovou a tukovou tkání, kdy se vytváří vazivově-tuková jizva.
- Nejčastěji se vyskytuje v tzv. “trojúhelníku dysplázie,” který je tvořen vtokovým traktem, výtokovým traktem a apexem pravé komory. Vzniká v důsledku postupně progredujícího zánětlivého procesu, který je akcelerován fyzickou zátěží.
- Pacienta ohrožuje zejména vznikem komorových arytmií. Postupně může vyústit až v selhání pravé, levé, nebo obou komor.
- Ve většině případů je způsobená mutacemi genů kódujících desmosomální proteiny (plakoglobin, desmoplakin, plakophilin-2, desmoglein-2, desmocollin-2).
- V klinickém obraze se mohou objevit palpitace nebo námahou indukovaná synkopa, typicky u mladých lidí.
- Pro diagnózu je důležitá kombinace rodinné anamnézy, klinického obrazu, EKG (včetně signálově zprůměrované elektrokardiografie), echokardiografie, MRI, ventrikulografie pravé komory a endomyokardiální biopsie.
EKG obraz
Diagnostická kritéria se řadí do dvou kategorií (hlavní - tučně a vedlejší; uvedená kritéria jsou zjednodušená)
Abnormální repolarizace, depolarizace nebo vedení
Inverze vln T v pravostranných hrudních svodech (V1, V2 a V3), nebo i jinde u pacientů > 14 let (bez kompletního bloku pravého Tawarova raménka - RBBB)
- Inverze vln T ve svodech V1, a V2 u pacientů >14 let (bez RBBB) nebo ve svodech V4, V5 a V6.
- Inverze vln T ve svodech V1, V2, V3 a V4 u pacientů > 14 let s přítomným kompletním RBBB
- Přítomnost vlny epsilon (nízkovoltážní signál mezi koncem QRS komplexu a začátkem vlny T) v pravých hrudních svodech (V1-V3) (Obrázek 1)
- Pozdní potenciály na signálově zprůměrovaném EKG
Arytmie
- nesetrvalá nebo setrvalá komorová tachykardie s morfologií LBBB s osou QRS komplexu směřující nahoru (negativní QRS komplex ve svodech II, III aVF a pozitivní ve svodu aVL)
- nesetrvalá nebo setrvalá komorová tachykardie konfigurace výtokového traktu pravé komory s osou směřující dolů (pozitivní QRS ve svodech II, III aVF a negativní ve svodu aVL nebo s neznámou osou QRS).
- >500 komorových extrasystol/24 hodin (Holter EKG)
Obr. 1: Vlna epsilon

EKG 1: Inverze vln T ve svodech V1-V3 u pacienta s arytmogenní kardiomyopatií

EKG 2: Epsilon vlna je nejlépe vidět ve svodu V1, ale je přítomná i ve svodu V2 a V3, inverze vln T ve svodech V1-V4

EKG 3: Epsilon vlny ve svodech V1-V3, inverze vln T ve svodech V1-V4

Obr. 2: Obrázek z mapovacího systému Carto 3D, který zobrazuje rozsáhlou jizvu (oblast se slabým signálem) na boční stěně pravé komory (od trikuspidálního anulu až do výtokového traktu pravé komory). Během elektrofyziologického vyšetření byly vyvolány 3 komorové tachykardie (KT1, KT2, KT3).

Obr. 3 Mid diastolické potenciály v průběhu komorové tachykardie (označené šipkami)

Obr. 4: Ukončení arytmie v průběhu ablace

Terapie v kostce
- Kauzální terapie zatím neexistuje - hlavním cílem je částečně zmírnit symptomy a riziko náhlé srdeční smrti, ale progresi onemocnění zatím zabránit nedokážeme.
- Důležitým režimovým opatřením je zákaz intenzivního sportu.
- Farmakoterapie zahrnuje betablokátory a pro pacienty s arytmiemi kombinaci betablokátorů a amiodaronu/sotalolu.
- Pacienti se setrvalou monomorfní komorovou tachykardií jsou indikování ke katetrizační ablaci s endokardiálním nebo epikardiálním přístupem, případně jejich kombinací
- Pacienti, u kterých se vyskytla fibrilace komor nebo setrvalá komorová tachykardie pravděpodobně profitují z implantace ICD.
Zdroje
- Jarcho, John A., Domenico Corrado, Mark S. Link, and Hugh Calkins. 2017. “Arrhythmogenic Right Ventricular Cardiomyopathy”. New England Journal Of Medicine 376 (1): 61-72. https://doi.org/10.1056/NEJMra1509267.
- Marcus FI, McKenna WJ, Sherrill D, Basso C, Bauce B, Bluemke DA, Calkins H, Corrado D, Cox MG, Daubert JP, Fontaine G, Gear K, Hauer R, Nava A, Picard MH, Protonotarios N, Saffitz JE, Sanborn DM, Steinberg JS, Tandri H, Thiene G, Towbin JA, Tsatsopoulou A, Wichter T, Zareba W. Diagnosis of arrhythmogenic right ventricular cardiomyopathy/dysplasia: proposed modification of the task force criteria. Circulation. 2010 Apr 6;121(13):1533-41. doi: 10.1161/CIRCULATIONAHA.108.840827. Epub 2010 Feb 19. PMID: 20172911; PMCID: PMC2860804.
- Priori SG, Blomström-Lundqvist C, Mazzanti A, Blom N, Borggrefe M, Camm J, Elliott PM, Fitzsimons D, Hatala R, Hindricks G, Kirchhof P, Kjeldsen K, Kuck KH, Hernandez-Madrid A, Nikolaou N, Norekvål TM, Spaulding C, Van Veldhuisen DJ; ESC Scientific Document Group. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Eur Heart J. 2015 Nov 1;36(41):2793-2867. doi: 10.1093/eurheartj/ehv316. Epub 2015 Aug 29. PMID: 26320108.
.jpg)



