2.
Fyziologické EKG
3.
EKG obraz základních patologií
4.
Poruchy srdečního rytmu - bradyarytmie
5.
Poruchy srdečního rytmu - tachyarytmie
6.
EKG u infarktu myokardu
7.
Kardiomyopatie, myokarditidy
8.
Pravostranné přetížení srdce
9.
Vrozené arytmické syndromy
10.
Ostatní (Iontové dysbalance, hypotermie a další)
11.
Kardiostimulace
Úvod
- elektrokardiografie je vyšetření, při kterém graficky zaznamenáváme a hodnotíme elektrickou aktivitu myokardu (změnu elektrického napětí v čase)
- jedná se o základní vyšetřovací metodu nejen v kardiologii, ale i v mnoha dalších interních oborech, v anesteziologii a v urgentní medicíně
- historie EKG sahá až do 19. století, kdy s prvním nápadem přišel Augustus Waller a první EKG přístroj sestrojil William Einthoven v roce 1911, za což mu byla udělena Nobelova cena
- v klinické praxi se nejčastěji setkáváme s povrchovým EKG = neinvazivní vyšetřovací metoda, která využívá záznamu změny elektrických potenciálů z různých elektrod umístěných na povrchu těla
- většinou se jedná o 12-svodový záznam z 10 elektrod
- EKG však nemusí vždy být jenom povrchové - v praxi se využívají i v podkoží implantované epizodní záznamníky nebo invazivní EKG při elektrofyziologickém vyšetření
Na základě délky záznamu se dělí na:
- krátkodobé (jednorázový záznam)
- dlouhodobé monitorace (EKG Holter - většinou 24 hodin a více nebo epizodní záznamník - dny až týdny)
Změny na EKG mohou vést k diagnostice:
- arytmií
- iontových dysbalancí
- ischémie
- vrozených arytmických syndromů
- morfologických změn a strukturálních onemocnění srdce
- zánětlivých procesů
- poruch převodního systému
- intoxikace léky
- a mnoha dalších
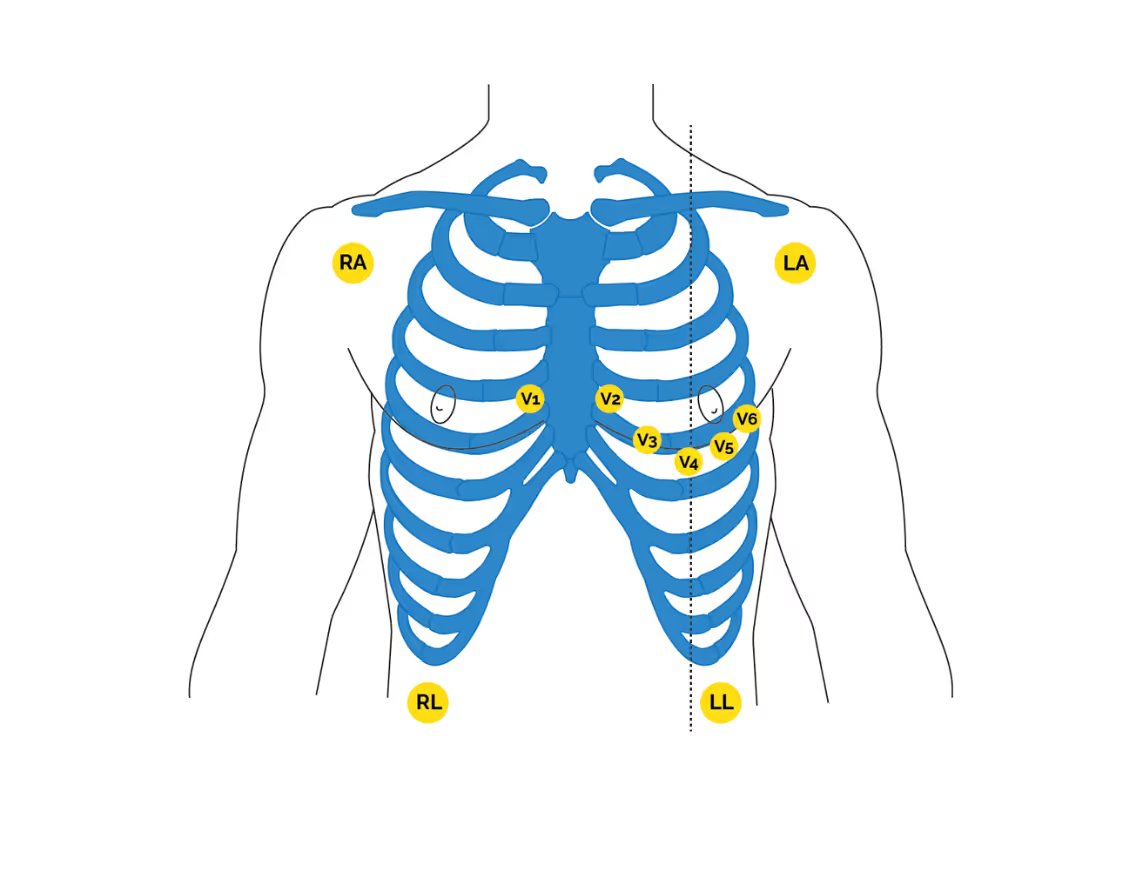
Uložení elektrod a svody
- elektrody se dělí na končetinové a hrudní
končetinové
- červená - Pravá horní končetina (PHK)
- žlutá - Levá horní končetina (LHK)
- zelená - Levá dolní končetina (LDK)
- černá - Pravá dolní končetina (PDK)
hrudní
- C1 - 4. Mezižebří parasternálně vpravo
- C2 - 4. Mezižebří parasternálně vlevo
- C3 - mezi C2 a C4
- C4 - 5. Mezižebří medioklavikulárně vlevo
- C5 - 5. Mezižebří přední axilární čára vlevo
- C6 - 5. Mezižebří střední axilární čára vlevo
Obr. 1: Uložení elektrod u 12-svodového EKG
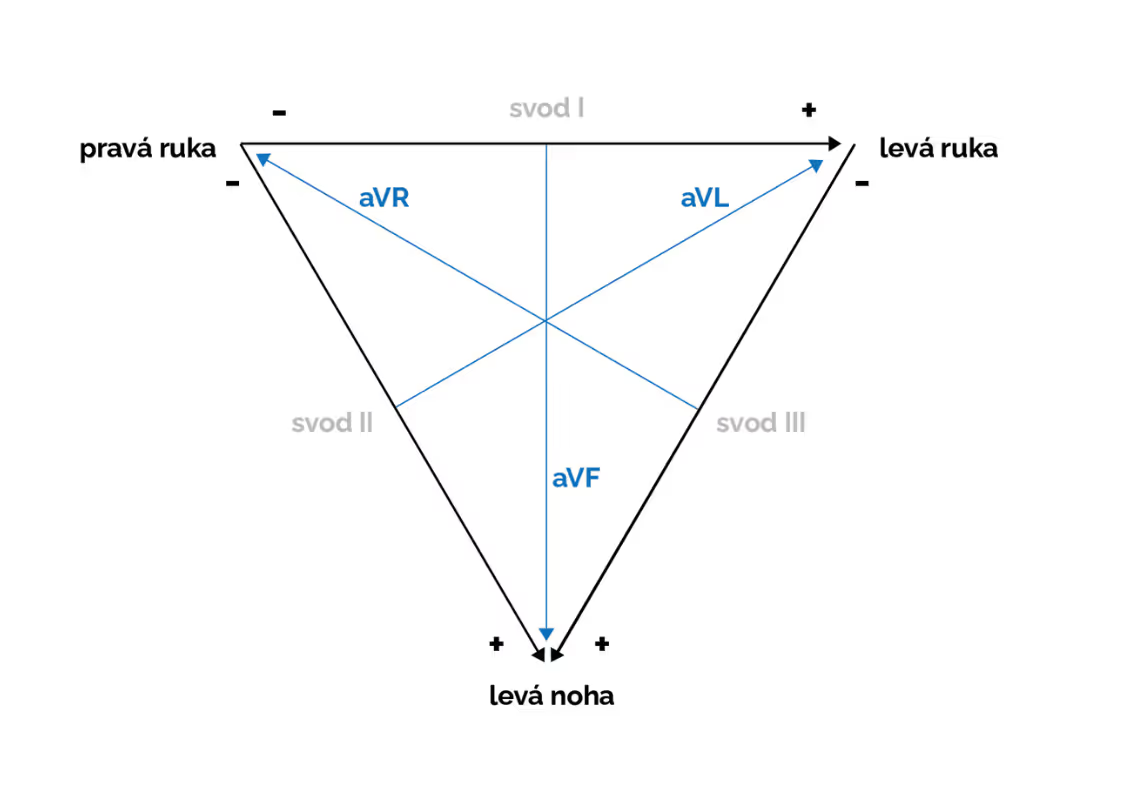
Obr. 2: Einthovenův trojúhelník
- pro správnost EKG vyšetření je kruciální správné uložení elektrod
- jejich záměna se projeví změnami na EKG a někdy může vést až ke špatné interpretaci (viz. kapitola záměna svodů)
- na základě jednotlivých potenciálů z elektrod a jejich vzájemného propojení následně vznikají svody:
končetinové
- bipolární - I, II, III
- unipolární (augmentované svody) = aVF, aVR, aVL
hrudní - V1-V6
bipolární končetinové svody - vznikají vzájemným propojením končetinových elektrod - viz Einthovenův trojúhelník
unipolární (augmentované) končetinové svody - vznikají vzájemným propojením končetinových svodů, což vede ke zvýšení jejich amplitudy (proto augmentované svody)
- hrudní svody - unipolární svody, které mají spojnici s elektroneutrálním bodem (Wilsonovou svorkou, která se nachází uprostřed hrudníku a vzniká vzájemným propojením všech tří končetinových elektrod)
- v určitých situacích můžeme pozici elektrod a teda i svody modifikovat:
- v případě podezření na AIM pravé komory používame svody V3R a V4R, které jsou zrcadlovým obrazem svodů V3 a V4
- v případě podezření na AIM zadní stěny používáme svody V7, V8 a V9
- v případě podezření na Brugada syndrom používáme ´´vysoké´´ prekordiální svody (V2-V3) posunuté nahoru do 2-3. mezižebří
- špatně uložené hrudní svody (do 2. MŽ a výš) mohou způsobit snížení amplitudy až úplné vymizení kmitů R nad přední stěnou a vyvolávat tak obraz starého infarktu
směr výchylky:
- pozitivní kmit = vlna depolarizace se šíří ke snímající elektrodě
- negativní kmit = vlna depolarizace se šíří od snímající elektrody
- izoelektrická linie = vektor je buď na svod kolmý nebo jsou buňky depolarizované nebo repolarizované a nedochází ke změně elektrického napětí
EKG záznam
- EKG je standardně zaznamenáno na milimetrovém papíře
- standardní rychlost EKG záznamu je 25mm/s (25mm reprezentuje jednu sekundu)
- malý čtverec (červeně) = 40 ms, velký čtverec (černě) = 200 ms
- v klinické praxi se ale můžeme setkat i se záznamem 50mm/s (zejména u tachykardií a v pediatrii) nebo až 200mm/s v případě elektrofyziologického vyšetření
- standardní amplituda je 1cm/1mV = změna elektrického potenciálu na elektrodě o 1 mV na svislé ose způsobí deviaci o 1cm
- na začátku každého záznamu EKG je cejch, který reprezentuje 1mV
Obr. 1: Čtverce na záznamu EKG

Artefakty na EKG
Rušení z elektrické sítě
- nejčastěji vzniká při doteku kabelu s kovovým rámem postele nebo při uvolnění z elektrody, případně při interferenci s elektrickým zařízením (např. hodinky)
- jedná se o vysokofrekvenční signál se stabilní frekvencí stejnou jako frekvence v elektrické síti - 50Hz
- moderní EKG přístroje mají automaticky nastavený frekvenční filtr a toto rušení dokážou odfiltrovat
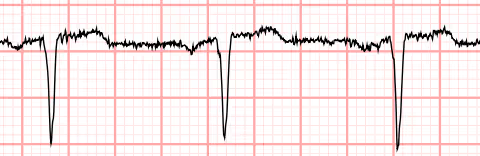
Svalový třes
- způsobuje problém při detekci vln P a může imitovat fibrilaci síní (odlišit jej můžeme na základě pravidelných QRS komplexů)
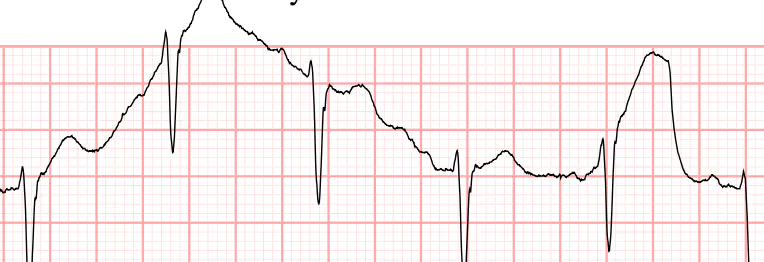
Uvolnění elektrody
- uvolněná elektroda vytváří falešné elektrické signály
- nejčastěji se však jedná o izolovanou hrudní elektrodu = nedochází tak ke zkreslení celého záznamu
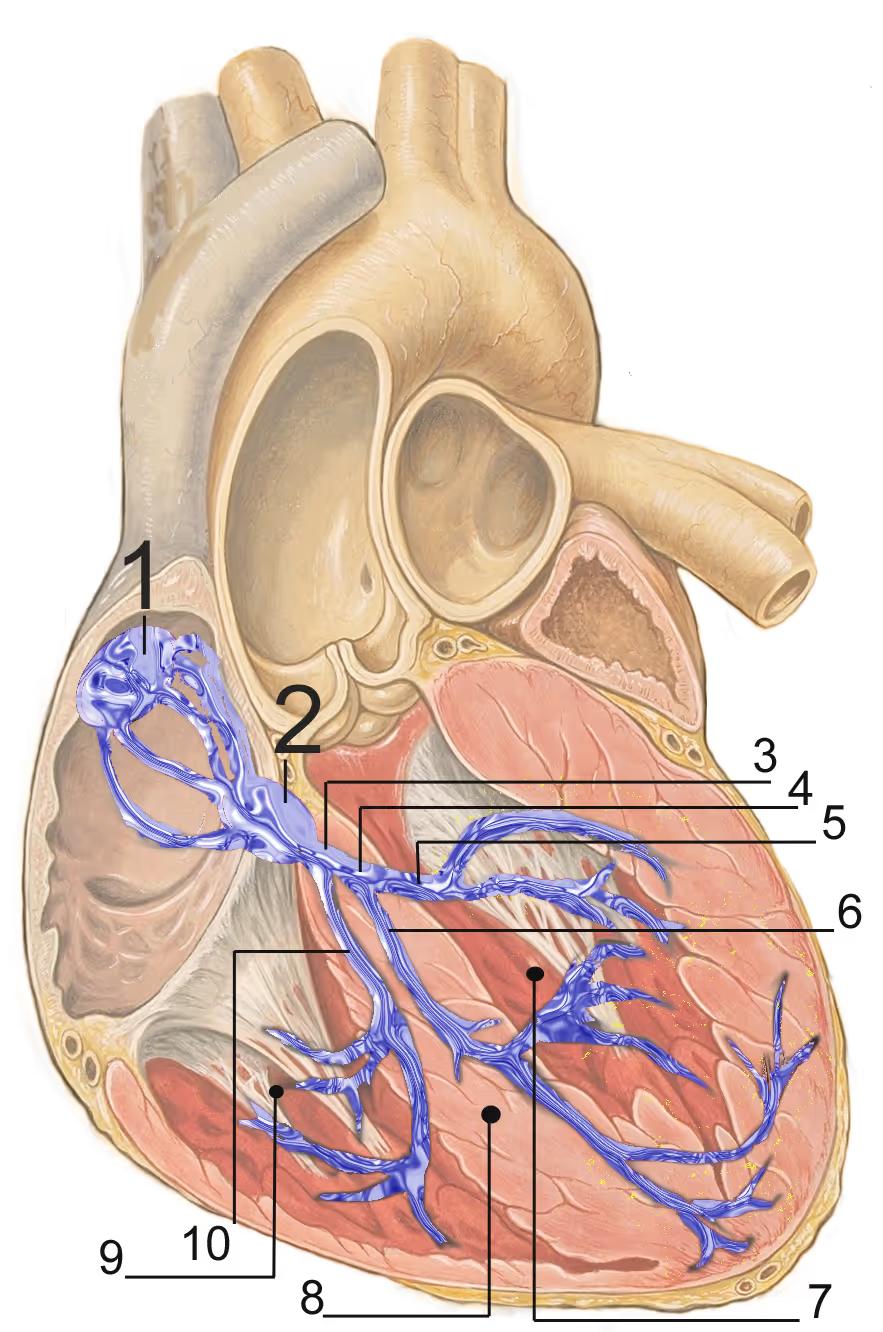
Převodní systém srdeční
- kardiomyocyty lze obecně rozdělit do dvou skupin:
- buňky pracovního myokardu (pracovní/kontraktilní kardiomyocyty
- buňky převodního srdečního systému
- tyto buňky jsou schopny aktivně vytvářet a převádět vzruchy na celý myokard
- vedení převodním systémem zajišťuje synchronizovanou a efektivní kontrakci celého myokardu
- s ostatními kardiomyocyty jsou spojeny pomocí gap junctions, které jim umožňují depolarizovat buňky pracovního myokardu
- každá část převodního systému je schopna automacie (spontánního generování akčních potenciálů - vzruchů)
- funkci pacemakeru přebírá vždy oblast s nejvyšší frekvencí spontánní depolarizace
- impulz může být veden i pracovním myokardem - vedení je ale pomalejší
Anatomie převodního systému:
Sinoatriální (SA) uzel
Internodální trakty
- přední (Bachmannův trakt)
- střední (Wenckenbachův trakt)
- zadní (Thorelův trakt)
Atrioventrikulární (AV) junkce (AV uzel + Hisův svazek)
Pravé Tawarovo raménko
Levé Tawarovo raménko
Přední fascikl
Zadní fascikl
Purkyňova vlákna
- primárním centrem automacie je za fyziologických podmínek SA uzel - vzruchy vznikající v SA uzlu vytváří sinusový rytmus
- frekvence jeho depolarizace je asi 60-80/min
- vzruch se dále šíří z SA uzlu internodálními síňovými trakty do AV uzlu, z předního internodálního traktu odstupuje Bachmannova dráha, která převádí impulzy na levou síň
- AV uzel je za fyziologických okolností jedinou elektrickou spojkou síní a komor
- elektrickou izolaci zajišťuje srdeční skelet
- v případě výpadku SA uzlu může jeho funkci převzít AV uzel (jeho frekvence je však nižší (40-60/min)
- vedení vzruchu AV uzlem je pomalé (to vede k optimalizaci a prodloužení fáze plnění komor)
- vzruch poté přechází Hisovým svazkem a dále je veden Tawarovými raménky (levým a pravým) na komory, kde se dále větví na Purkyňova vlákna
- Levé Tawarovo raménko se dělí na přední a zadní fascikl
- Přední fascikl depolarizuje spodní a přední část levé komory
- jedná se o izolovaný svazek - přerušením jednoho svazku vzniká levý přední hemiblok
- zadní fascikl depolarizuje zadní a horní část levé komory
- tvoří ho větší počet svazků a pro jeho zablokování musí dojít k přerušení všech
- levý zadní hemiblok se proto vyskytuje velmi vzácně
- frekvence spontánní depolarizace v Hisově svazku je asi 40/min a frekvence spontánní depolarizace komor je pod 40/min
- Hisův svazek je poslední místo převodního systému, ve kterém může vznikat náhradní rytmus s úzkým QRS komplexem
- náhradní rytmus, který vzniká pod úrovní Hisova svazku většinou vytváří široké QRS komplexy
- přítomnost akcesorní spojky mezi síněmi a komorami může vést ke vzniku arytmií nebo specifickým projevům na EKG (viz kapitola Delta vlna)
Obr. 2: Převodní systém srdeční
1 – SA uzel, 2 – AV uzel, 3 – Hisův svazek, 4 – Levé Tawarovo raménko, 5 – přední fascikl, 6 – zadní fascikl, 7 – levá komora, 8 – interventrikulární septum, 9 – pravá komora, 10 - Pravé Tawarovo raménko
Zdroje:
- Krikler DM. Historical aspects of electrocardiography. Cardiol Clin. 1987 Aug;5(3):349-55
- Padala SK, Cabrera JA, Ellenbogen KA. Anatomy of the cardiac conduction system. Pacing Clin Electrophysiol. 2021 Jan;44(1):15-25
- https://www.techmed.sk/
- Harrigan RA, Chan TC, Brady WJ. Electrocardiographic electrode misplacement, misconnection, and artifact. J Emerg Med. 2012 Dec;43(6):1038-44
- http://www.emdocs.net/ecg-pointers-limb-lead-reversal/
- https://www.slideshare.net/PraveenNagula/ecg-limb-lead-reversal
- https://litfl.com/ecg-limb-lead-reversal-ecg-library/
- Velislav N. Batchvarov, Marek Malik, A. John Camm, Incorrect electrode cable connection during electrocardiographic recording, EP Europace, Volume 9, Issue 11, November 2007, Pages 1081–1090, https://doi.org/10.1093/europace/eum198
.jpg)
Úvod
- elektrokardiografie je vyšetření, při kterém graficky zaznamenáváme a hodnotíme elektrickou aktivitu myokardu (změnu elektrického napětí v čase)
- jedná se o základní vyšetřovací metodu nejen v kardiologii, ale i v mnoha dalších interních oborech, v anesteziologii a v urgentní medicíně
- historie EKG sahá až do 19. století, kdy s prvním nápadem přišel Augustus Waller a první EKG přístroj sestrojil William Einthoven v roce 1911, za což mu byla udělena Nobelova cena
- v klinické praxi se nejčastěji setkáváme s povrchovým EKG = neinvazivní vyšetřovací metoda, která využívá záznamu změny elektrických potenciálů z různých elektrod umístěných na povrchu těla
- většinou se jedná o 12-svodový záznam z 10 elektrod
- EKG však nemusí vždy být jenom povrchové - v praxi se využívají i v podkoží implantované epizodní záznamníky nebo invazivní EKG při elektrofyziologickém vyšetření
Na základě délky záznamu se dělí na:
- krátkodobé (jednorázový záznam)
- dlouhodobé monitorace (EKG Holter - většinou 24 hodin a více nebo epizodní záznamník - dny až týdny)
Změny na EKG mohou vést k diagnostice:
- arytmií
- iontových dysbalancí
- ischémie
- vrozených arytmických syndromů
- morfologických změn a strukturálních onemocnění srdce
- zánětlivých procesů
- poruch převodního systému
- intoxikace léky
- a mnoha dalších
Uložení elektrod a svody
- elektrody se dělí na končetinové a hrudní
končetinové
- červená - Pravá horní končetina (PHK)
- žlutá - Levá horní končetina (LHK)
- zelená - Levá dolní končetina (LDK)
- černá - Pravá dolní končetina (PDK)
hrudní
- C1 - 4. Mezižebří parasternálně vpravo
- C2 - 4. Mezižebří parasternálně vlevo
- C3 - mezi C2 a C4
- C4 - 5. Mezižebří medioklavikulárně vlevo
- C5 - 5. Mezižebří přední axilární čára vlevo
- C6 - 5. Mezižebří střední axilární čára vlevo
Obr. 1: Uložení elektrod u 12-svodového EKG

Obr. 2: Einthovenův trojúhelník

- pro správnost EKG vyšetření je kruciální správné uložení elektrod
- jejich záměna se projeví změnami na EKG a někdy může vést až ke špatné interpretaci (viz. kapitola záměna svodů)
- na základě jednotlivých potenciálů z elektrod a jejich vzájemného propojení následně vznikají svody:
končetinové
- bipolární - I, II, III
- unipolární (augmentované svody) = aVF, aVR, aVL
hrudní - V1-V6
bipolární končetinové svody - vznikají vzájemným propojením končetinových elektrod - viz Einthovenův trojúhelník
unipolární (augmentované) končetinové svody - vznikají vzájemným propojením končetinových svodů, což vede ke zvýšení jejich amplitudy (proto augmentované svody)
- hrudní svody - unipolární svody, které mají spojnici s elektroneutrálním bodem (Wilsonovou svorkou, která se nachází uprostřed hrudníku a vzniká vzájemným propojením všech tří končetinových elektrod)
- v určitých situacích můžeme pozici elektrod a teda i svody modifikovat:
- v případě podezření na AIM pravé komory používame svody V3R a V4R, které jsou zrcadlovým obrazem svodů V3 a V4
- v případě podezření na AIM zadní stěny používáme svody V7, V8 a V9
- v případě podezření na Brugada syndrom používáme ´´vysoké´´ prekordiální svody (V2-V3) posunuté nahoru do 2-3. mezižebří
- špatně uložené hrudní svody (do 2. MŽ a výš) mohou způsobit snížení amplitudy až úplné vymizení kmitů R nad přední stěnou a vyvolávat tak obraz starého infarktu
směr výchylky:
- pozitivní kmit = vlna depolarizace se šíří ke snímající elektrodě
- negativní kmit = vlna depolarizace se šíří od snímající elektrody
- izoelektrická linie = vektor je buď na svod kolmý nebo jsou buňky depolarizované nebo repolarizované a nedochází ke změně elektrického napětí
EKG záznam
- EKG je standardně zaznamenáno na milimetrovém papíře
- standardní rychlost EKG záznamu je 25mm/s (25mm reprezentuje jednu sekundu)
- malý čtverec (červeně) = 40 ms, velký čtverec (černě) = 200 ms
- v klinické praxi se ale můžeme setkat i se záznamem 50mm/s (zejména u tachykardií a v pediatrii) nebo až 200mm/s v případě elektrofyziologického vyšetření
- standardní amplituda je 1cm/1mV = změna elektrického potenciálu na elektrodě o 1 mV na svislé ose způsobí deviaci o 1cm
- na začátku každého záznamu EKG je cejch, který reprezentuje 1mV
Obr. 1: Čtverce na záznamu EKG

Artefakty na EKG
Rušení z elektrické sítě
- nejčastěji vzniká při doteku kabelu s kovovým rámem postele nebo při uvolnění z elektrody, případně při interferenci s elektrickým zařízením (např. hodinky)
- jedná se o vysokofrekvenční signál se stabilní frekvencí stejnou jako frekvence v elektrické síti - 50Hz
- moderní EKG přístroje mají automaticky nastavený frekvenční filtr a toto rušení dokážou odfiltrovat
Svalový třes
- způsobuje problém při detekci vln P a může imitovat fibrilaci síní (odlišit jej můžeme na základě pravidelných QRS komplexů)

Uvolnění elektrody
- uvolněná elektroda vytváří falešné elektrické signály
- nejčastěji se však jedná o izolovanou hrudní elektrodu = nedochází tak ke zkreslení celého záznamu

Převodní systém srdeční
- kardiomyocyty lze obecně rozdělit do dvou skupin:
- buňky pracovního myokardu (pracovní/kontraktilní kardiomyocyty
- buňky převodního srdečního systému
- tyto buňky jsou schopny aktivně vytvářet a převádět vzruchy na celý myokard
- vedení převodním systémem zajišťuje synchronizovanou a efektivní kontrakci celého myokardu
- s ostatními kardiomyocyty jsou spojeny pomocí gap junctions, které jim umožňují depolarizovat buňky pracovního myokardu
- každá část převodního systému je schopna automacie (spontánního generování akčních potenciálů - vzruchů)
- funkci pacemakeru přebírá vždy oblast s nejvyšší frekvencí spontánní depolarizace
- impulz může být veden i pracovním myokardem - vedení je ale pomalejší
Anatomie převodního systému:
Sinoatriální (SA) uzel
Internodální trakty
- přední (Bachmannův trakt)
- střední (Wenckenbachův trakt)
- zadní (Thorelův trakt)
Atrioventrikulární (AV) junkce (AV uzel + Hisův svazek)
Pravé Tawarovo raménko
Levé Tawarovo raménko
Přední fascikl
Zadní fascikl
Purkyňova vlákna
- primárním centrem automacie je za fyziologických podmínek SA uzel - vzruchy vznikající v SA uzlu vytváří sinusový rytmus
- frekvence jeho depolarizace je asi 60-80/min
- vzruch se dále šíří z SA uzlu internodálními síňovými trakty do AV uzlu, z předního internodálního traktu odstupuje Bachmannova dráha, která převádí impulzy na levou síň
- AV uzel je za fyziologických okolností jedinou elektrickou spojkou síní a komor
- elektrickou izolaci zajišťuje srdeční skelet
- v případě výpadku SA uzlu může jeho funkci převzít AV uzel (jeho frekvence je však nižší (40-60/min)
- vedení vzruchu AV uzlem je pomalé (to vede k optimalizaci a prodloužení fáze plnění komor)
- vzruch poté přechází Hisovým svazkem a dále je veden Tawarovými raménky (levým a pravým) na komory, kde se dále větví na Purkyňova vlákna
- Levé Tawarovo raménko se dělí na přední a zadní fascikl
- Přední fascikl depolarizuje spodní a přední část levé komory
- jedná se o izolovaný svazek - přerušením jednoho svazku vzniká levý přední hemiblok
- zadní fascikl depolarizuje zadní a horní část levé komory
- tvoří ho větší počet svazků a pro jeho zablokování musí dojít k přerušení všech
- levý zadní hemiblok se proto vyskytuje velmi vzácně
- frekvence spontánní depolarizace v Hisově svazku je asi 40/min a frekvence spontánní depolarizace komor je pod 40/min
- Hisův svazek je poslední místo převodního systému, ve kterém může vznikat náhradní rytmus s úzkým QRS komplexem
- náhradní rytmus, který vzniká pod úrovní Hisova svazku většinou vytváří široké QRS komplexy
- přítomnost akcesorní spojky mezi síněmi a komorami může vést ke vzniku arytmií nebo specifickým projevům na EKG (viz kapitola Delta vlna)
Obr. 2: Převodní systém srdeční
1 – SA uzel, 2 – AV uzel, 3 – Hisův svazek, 4 – Levé Tawarovo raménko, 5 – přední fascikl, 6 – zadní fascikl, 7 – levá komora, 8 – interventrikulární septum, 9 – pravá komora, 10 - Pravé Tawarovo raménko

Zdroje:
- Krikler DM. Historical aspects of electrocardiography. Cardiol Clin. 1987 Aug;5(3):349-55
- Padala SK, Cabrera JA, Ellenbogen KA. Anatomy of the cardiac conduction system. Pacing Clin Electrophysiol. 2021 Jan;44(1):15-25
- https://www.techmed.sk/
- Harrigan RA, Chan TC, Brady WJ. Electrocardiographic electrode misplacement, misconnection, and artifact. J Emerg Med. 2012 Dec;43(6):1038-44
- http://www.emdocs.net/ecg-pointers-limb-lead-reversal/
- https://www.slideshare.net/PraveenNagula/ecg-limb-lead-reversal
- https://litfl.com/ecg-limb-lead-reversal-ecg-library/
- Velislav N. Batchvarov, Marek Malik, A. John Camm, Incorrect electrode cable connection during electrocardiographic recording, EP Europace, Volume 9, Issue 11, November 2007, Pages 1081–1090, https://doi.org/10.1093/europace/eum198
.jpg)



